ICSI (intracitoplazmična injekcija sjemena)
Šta je ICSI (intracitoplazmična injekcija sjemena)?
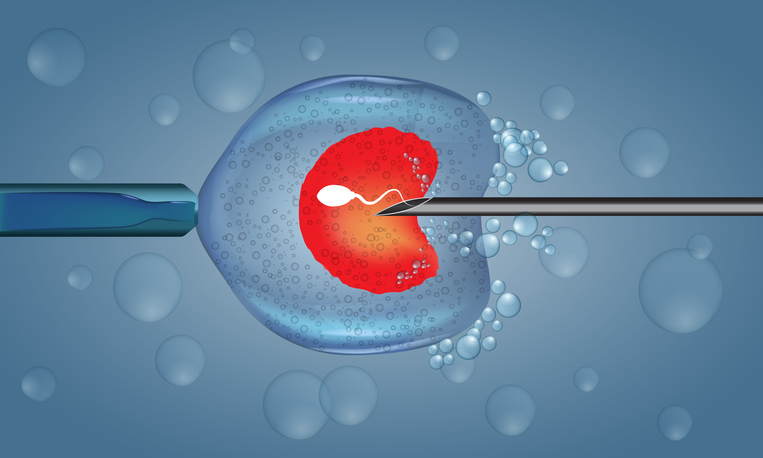
ICSI (intracitoplazmična injekcija sjemena) jeste metoda oplodnje jajne ćelije izvan tijela koja se provodi zbog lošeg nalaza spermiograma (muški razlog neplodnosti). Potupak ICI se može raditi u prirodnom, modificiranom ili stimulisanom ciklusu. Izvodi se tako da embriolog pod kontrolom “specijalnog” mikroskopa spermatozoid ubacuje u prethodno dobijenu jajnu ćeliju. Na taj način se prevazilazi slabost sjemena (nizak procenat progresivno pokretnih sparmatozoida ili loša građa spermatozoida).
Kada preporučujemo ICSI metodu pomognute oplodnje?
Intracitoplazmatična injekcija sjemna (ICSI) se preporučuje zbog:
- Muškog razloga neplodnosti (izrazito nizak procenat progresivno pokretnih spermatozoida u ejakulatu ili loša građa spermatozoida)
- Azospermia (sjeme se dobija nakon punkcije testisa)
- Nizak procenat oplodnje nakon prethodno urađenih IVF postupaka
Priprema za postupak ICSI (intracitoplazmatična injekcija sjemena)
U sklopu priprema za postupka ICSI rutinski se rade laboratorijske analize. Kod žena se rade analize polnih hormona, hormoni štitne žlijezde, brisevi cerviksa, serološke analize na polno prenosve bolesti (hepatitis B, hepatitis C, HIV i VDRL).
Kod muškaraca je neophodno uraditi spermiogram i serološke analize na polno prenosive boesti (hepatitis B, hepatitis C, HIV i VDRL).
Uspješnost postupka intracitoplazmatične injekcije sjemena (ICSI)
Uspjeh intracitoplazmatične injekcije sjemena (ICSI) postupka je 15 -45% po ciklusu i kumulativno kroz 6 postupaka i do 60- 80%. Uspješnost postupka opada nakon 40. godine života kada je 3 – 4 puta niža.
Procedura postupka ICSI (intracitoplazmatične injekcije sjemena)
Stimulacija ovulacije
Za postupak intracitoplazmatične injekcije sjemena (ICSI) poželjno je dobiti više jajnih ćelija. Lijekovi za stimulaciju mogu biti negonadotropni, gonadotropni, agonisti i antagonisti gonadotropin oslobađajućeg hormona. Uobičajeno su to ampularni lijekovi. Postoje različiti protokoli za stimulaciju ovulacije. Protokol stimulacije ovulacije (vrsta i količna lijekova) se određuje na osnovu rezultata prethodno provedenih analiza (FSH, AMH, AFC) i životne dobi pacijentice, ishoda ranijih stimulacija ovulacije.
Lijekovi se daju obično do 2. dana ciklusa narednih 10-12 dana odnosno dok veličina folikula ne naraste do promjera 18-19 mm. Tada se daje tzv. “stop” injekcija koja služi za “dozrijevanje” folikula. Trideset i šest sati od davanja “stop” injekcije izvodi se postupak punkcije i aspiracije folikula.
Folikulometrija
U toku procesa stimulacije ovulacije provode se transvaginalni ultrazvučni pregledi sa ciljem praćenja rasta folikula (odgovor jajnika na stimulaciju ovulacije). Prva folikulometrija se obično provodi 2. dan ciklusa, neposredno pred početak procesa stimulacije ovulacije. Naredne folikulometrije se u prosjeku provode svaki treći dan. Broj i dinamiku folikulometrija određuje ginekolog na osnovu odgovora jajnika na stimulaciju ovulacije.
Punkcija i aspiracija folikula
Trideset i šest sati nakon davanja „stop“ injekcije vrši se postupak punkcije i aspiracije folikula. Postupak se može provoditi u lokalnoj ili u opštoj anesteziji. Odabir vrste anestezije zavisi od očekivanog broja folikula za aspiraciju, praga boli pacijentice, postojanja hroničnih upalnih bolesti u maloj zdjelici. Sam postupak punkcije i aspiracije folikula traje oko 20 minuta (zavisi od broja folikula).
Pacijentica je u ginekološkom položaju (leži na leđima). U spekulima se prikaže grlić materice. Učini se čišćenje rodnice i grlića materice (fiziološkom otopinom). Potom se u rodnicu uvodi tranvaginalna sonda sa “vodilicom” (vodilica obezbjeđuje kontrolisan i bezbjedan prolaz punkcijske igle do janika odnsono folikula). Pod kontrolom ultrazvuka pomoću punkcijeske igle se uđe u svaki folikul i aspirira se sadržaj folikula u posebne epruvetice koje su zagrijane na temperaturu ljudskog organizma kako bi jajne ćelije ostale u prirodnom ambijentu.
Epruvete se predaju embriologu koji pod posebnim mikroskopom pregleda sadržaj epruvete (folikulinsku tečnost) i traži jajne ćelije. Ako embriolog u folikularnoj tekućini pronađe jajne ćelije priprema ih za proces oplodnje. U slučaju da embriolog u folikularnoj tekućini ne pronađe jajne ćelije proces ICSI se prekida zbog tzv. negativne punkcije.
Priprema sjemena za postupak ICSI
Priprema sjemena izvodi se prije postupaka pomognute oplodnje ICSI-a kako bi se stvorili optimalni uslovi za oplodnju. Prilikom obrade zdravi i vitalni spermatozoidi se odvajaju od ostatka sjemene tekućine, detritusa, leukocita, i loših formi spermatozoida. Na ovaj način njihova sposobnost za oplodnju se povećava. Uzorak sjemena se daje u isto vrijeme kada i punkcija folikula ili neposredno nakon punkcije i aspiracije folikula (kada embriolog u folikularnoj tečnosti pronađe jajnu/e ćeliju/e). Ejakulat za postupak ICSI se dobija masturbacijom. Kako bi ejakulat bio optimalan za postupak ICSI potrebna je apstinencija od 3 do 5 dana. Prilikom davanja uzorka sjemena ne preporučuje se koristiti kondome ili lubrikante, jer mogu negativno uticati na kvalitet ejakulata.
Uzorak se može dati u IVF centru Zavoda “Mehmedbašić” ili donijeti u roku od sat vremena od davanja uzorka u kućnim uslovima. Bočica za uzorak mora biti sterilna, mora biti čuvana na temperaturi od oko trideset i sedam stepeni Celzijusa i propisno označena imenom i prezimenom, datumom i vremenom ejakulacije (precizne upute će izdati medicinske sestre).
Oplodnja janih ćelija
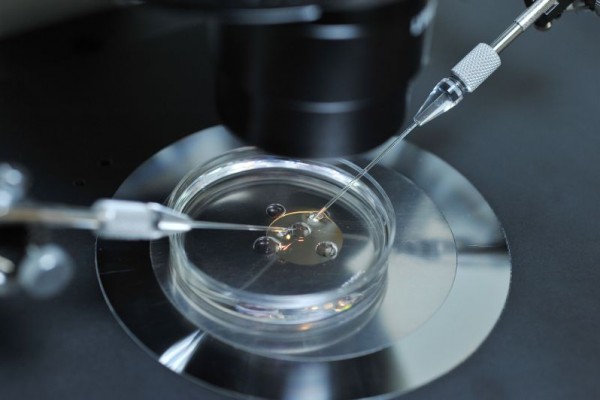
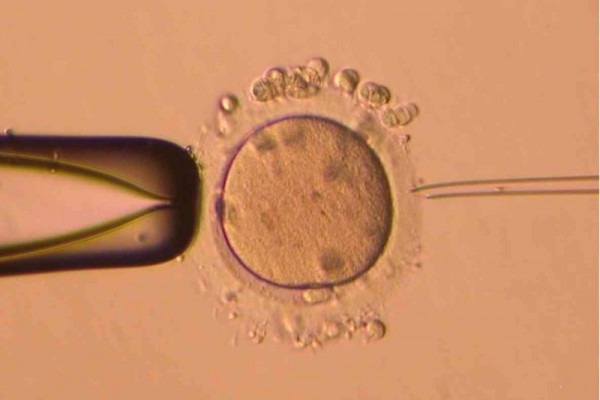
Nekoliko sati nakon dobijanja jajnih ćelija i spermatozoida vrši se njihovo spajanje odnosno oplodnja. Proces se odvija u sterilnoj posudi, i posebnom medijumu za jajne ćelije i spermije. Pod kontrolom mikromanipulatora vrši se oplodnja jajnih ćelija tako što se u svaku jajnu ćeliju injiciraju morfološki zdrav spermiji. Oplođene jajne ćelije se prenose u poseban mediji za oplodnju te se stavljaju u inkubator koji ima strogo kontrolisane uslove optimalne za oplodnju jajne ćelije izvan tijela.
Četrdeset i osam sati nakon punkcije ćelije se kontrolišu i konstatuje se da li su se oplodile. Ako je došlo do oplodnje ćelija nastali su embriji. Embriji se kultivišu do 3. odnosno 5. dana (blastocista) starosti.
U laboratoriji se kontinuriano prate uslovi u inkubatoru i nadziru svi ostali procesi kako bi se osigurao optimalan razvoj embrija. U ovom periodu vrši se stalna kontrola: oplodnja, razvoj embrija, kvalitet embrija. Morfološki najbolji embriji se biraju za embriotransfer.
Embriotransfer (ET)
Embriotransfer je posljednja faza u ICSI postupku, radi se 3. ili 5. dana nakon od oplodnje janih ćelija. Oplodnjom jajne ćelije stvara se embrij. Maksimalan broj embrija koji se vraćaju u matericu propisan je Zakonom o medicinski pomognutoj oplodnji, također zavisi i od broja i kvaliteta embrija, dobi pacijentice i želja pacijenta. U slučajevima kada se vraća više od jednog embrija postoji rizik od višeplodne trudnoće, te taj rizik uvijek nastojimo svesti na minimum.
Postupak vraćanja embrija u matericu (ET) je bezbolan. Pacijentica je u ginekološkom položaju (leži na leđima). Uz pomoć spekuluma prikaže se vanjski otvor grlića materice. Rodnica i grlić materice se operu fiziološkom otopinom. Zatim se nježni kateter provlači kroz grlić materice do odgovarajuće pozicije u šupljini materice. Kada je kateter na optimalnoj poziciji untar materične šupljine embriolog manipulacijom šprice koja je povezana sa kateterom istiskuje (ostavlja) embrije u materičnoj šupljini.
Kateter se nakon postupka obavezno kontroliše pod mikroskopom kako bi bili sigurni da embrij/i nisu zaostali u kateteru. Nakon obavljenog embriotransfera pacijentica ostaje u ginekološkom položaju maksimalno do petnaest minuta. Pacijenti po obavljenom postupku dobijaju završni izvještaj o obavljenoj proceduri, upute vezano za terapiju, te kada je potrebno da urade test na trudnoću. U slučaju da je nakon ET ostalo još kvalitetnih embrija pacijenti imaju mogućnost da se preostali embriji zamrznu kako bi se mogli upotrijebiti za moguće naredne pokušaje ostvarivanja trudnoće. Postupak zamrzavanja embrija se zove krioprezervacija embriona.
Krioprezervacija embrija
Zamrzavanje i pohranjivanje zametaka (embrija) je postupak kojim se višak dobivenih embrija koji se stvori ICSI postupkom spremi za kasnije embriotransfere. Embriji se zamrzavaju (vitrificiraju) i čuvaju na na -196ºC. Embriji se čuvaju u smrznutom stanju sve dok par ne zatraži njihovu upotrebu. Važno je znati da svi dobiveni embriji nisu odgovarajućeg kvaliteta za kontrolirano zamrzavanje i odmrzavanje, te ne moraju preživjeti proces zamrzavanja i odmrzavanja. Međutim, svakako je procenat preživljavanja preko 95%. Embriji se mogu čuvati maksimalno do 5 godina. Vračanje embrija u matericu se naziva frozen embriotasfer (FET). Provodi se 3. ili 5. dan od momenta kada smo konstatovali da se dogodila ovulacija. Uspješnost postupka FET-a je 8 – 15% u jednom ciklusu.
Moguće komplikacije postupka intracitoplazmatične injekcije sjemena (ICSI)
- Izostanak odgovora jajnika/folikula na stimulaciju ovulacije
- Negativna punkcija (nakon punkcije ne dobijemo niti jednu jajnu ćeliju)
- Nastanak sindroma hiperstimulacije jajnika OHSS
- Nemogućnost da partner da uzorak sjemena nakon provedene punkcije folikula
- Krvarenje kao posljedica ozljede organa u maloj zdjelici
- Upalni proces organa u maloj zdjelici
- Izostanak oplodnje jajnih ćelija
- Prestanak razvoja embrija
- Otežan embriotransfer (umanjuje šansu za uspjeh postupka)
- Vanmaterična trudnoća
- Višeplodna trudnoća
U Zavodu “Mehmedbašić” sve metode medicinski pomognute oplodnje obavljamo prema smijernicama Europske asocijacije za reprodukciju i humanu embriologiju (ESHRE).
Detaljne informacije vezane za postupak ICSI možete dobiti putem e-mail-a: [email protected] ili putem telefona+387 33 81 13 13, ili putem mobitela: +387 60 32 59 801.
U susret novom životu IVF centar Zavoda “Mehmedbašić”